SINDROME DELLA BANDELLETTA ILEOTIBIALE
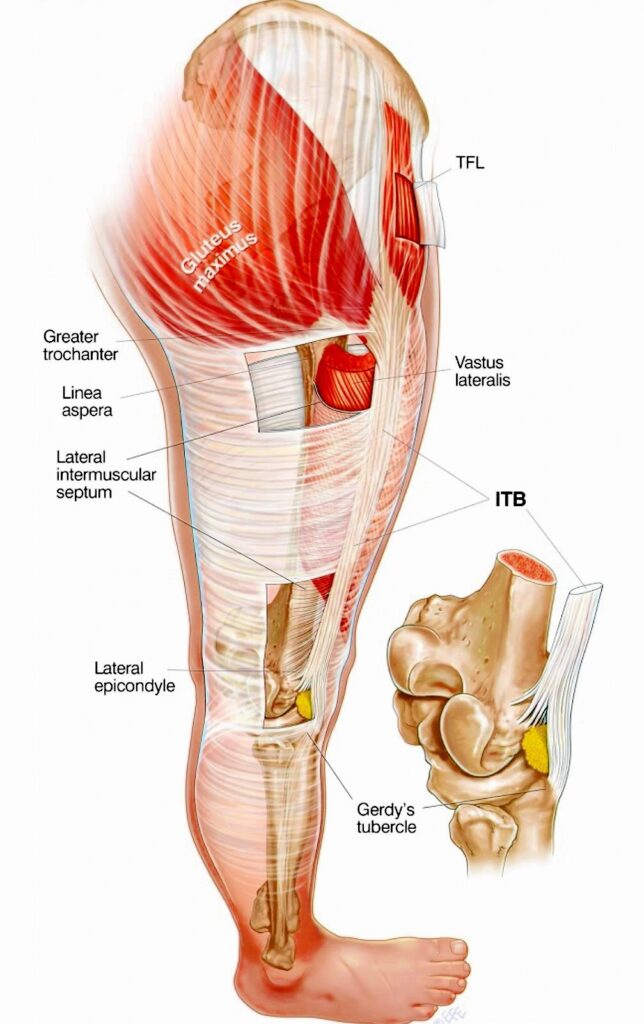
La sindrome della bandelletta ileotibiale un processo di tipo infiammatorio a carico della zona ileotibiale (Fig. 1), ovvero l’ultimo tratto della fascia femorale (o fascia lata), quella che riveste i muscoli superficiali della coscia.
La stragrande maggioranza degli autori ritiene che la funzione principale della bandelletta ileotibiale sia quella di rendere stabile la componente antero-laterale del ginocchio.
Alcuni autori (Nishimura, 1997; Fairclough, 2006) ritengono che, più che a carico della bandelletta, il processo infiammatorio sia relativo al tessuto molto innervato e vascolarizzato che separa la bandelletta ileotibiale dall’epicondilo femorale laterale.
La sindrome della bandelletta ileotibiale è un disturbo che colpisce in particolar modo i podisti (da qui il nome popolare con il quale spesso è indicata, ginocchio del corridore1), ma non è infrequente anche in coloro che praticano altri tipi di sport come, per esempio, i calciatori, i cestisti e i pallavolisti2.
Patogenesi e fattori predisponenti
La sindrome della bandelletta può essere considerata, sostanzialmente, una sindrome da sovraccarico (come, per esempio, l’epicondilite, la tendinopatia del tendine di Achille, la borsite della zampa d’oca, la fascite plantare, la pubalgia e le fratture da stress) le cui cause possono essere fatte risalire al concorso di fattori predisponenti e di condizioni di tipo sportivo3.(Fig.2)
I fattori predisponenti sono generalmente di natura anatomica, tra questi ricordiamo il varismo del ginocchio, il varismo della tibia, la prominenza dell’epicondilo femorale laterale, la dismetria degli arti inferiori e il piede tendente all’iper-supinazione (eccessiva rotazione interna del retro-piede)4.
Le principali condizioni di tipo sportivo che, unite ai sopracitati fattori, sono causa dei ripetuti microtraumi che possono portare alla formazione del processo infiammatorio5, sono la corsa su fondo inclinato o irregolare, un chilometraggio eccessivo rispetto ai regolari allenamenti, una brusca modifica in eccesso dei carichi allenanti6 (tipici i casi del runner principiante che inizia a correre e brucia le tappe troppo in fretta e del podista che decide di allungare le distanze di corsa) o la scelta di lunghi circuiti che presentano un’eccessiva alternanza di salite e discese o, ancora, gli allenamenti per la forza esplosiva particolarmente intensi.
Un altro fattore predisponente, spesso scarsamente considerato, è il sovrappeso atletico7.
Come si manifesta?
La sindrome della bandelletta si presenta con un dolore generalmente continuo (con picchi acuti e miglioramenti), sulla faccia laterale del ginocchio8.
Il dolore si accentua, raggiungendo il suo massimo livello, quando la bandelletta passa sopra il condilo femorale laterale, ossia, in altri termini, quando il ginocchio forma un arco di circa 30 gradi in flessione.
La dolenzia si sviluppa di solito dopo un determinato periodo di tempo dall’inizio dell’allenamento e tende a ridursi con il riposo9.
La diagnosi
La diagnosi di sindrome della bandelletta ileotibiale è di tipo clinico: è compito del Fisioterapista saper valutare e riconoscere tale situazione dolorosa attraverso la valutazione iniziale, la raccolta delle informazioni date dalla storia dell’atleta e la corretta somministrazione di test specifici durante l’esame obiettivo per mettere in evidenza il problema10.
Eventuali indagini strumentali non servono tanto alla diagnosi quanto per escludere altre condizioni patologiche con manifestazioni cliniche simili; la diagnosi differenziale si pone con la tendinite distale del bicipite femorale, la tendinite poplitea, la lesione del menisco laterale, la cisti sinoviale, la gonartrosi laterale e gli esiti della ricostruzione del legamento crociato anteriore.
In caso di richiesta del medico, gli esami richiesti sono la radiografia del ginocchio e l’ecografia; molto raramente si ricorre alla risonanza magnetica, quasi mai decisiva per la diagnosi.
Trattamento della sindrome della bandelletta ileotibiale
Il trattamento riabilitativo per la sindrome della bandelletta ileotibiale si concentra inizialmente sulla risoluzione del quadro infiammatorio.
In fase acuta l’utilizzo di terapie fisiche strumentali come laser ad alta potenza, ultrasuoni e ionoforesi allevieranno sensibilmente il dolore.
Esercizi di stretching e massaggi decontratturanti rilasseranno la muscolatura della parte esterna della coscia ma non risultano sufficienti al trattamento.
Una volta terminata la fase acuta dolorosa, il trattamento riabilitativo prevederà un delicato e specifico ripristino della corretta capacità di carico dei tessuti per portare la muscolatura del ginocchio ad un equilibrio funzionale tra compartimento interno – esterno e anteriore – posteriore dell’arto.
La progressione di carico è la fase cruciale del trattamento e deve essere sempre gestita e supervisionata dal Fisioterapista per evitare la recrudescenza del sintomo.
Durante la fase di recupero funzionale verranno svolte attività di tipo aerobico, si lavorerà sui cambi di direzione e sul gesto atletico globale.
Durante l’iniziale ripresa dell’attività fisica è possibile la lieve ricomparsa del dolore nella zona ileotibiale che andrà contrastata con l’applicazione in autonomia di ghiaccio a fine allenamento.
È possibile che torni lievemente il dolore nella zona ileotibiale durante l’attività fisica e andrà contrastato con applicazione di ghiaccio a fine allenamento.
In casi molto rari è necessario l’intervento chirurgico sulla bandelletta. In questa situazione, dato che lo stop è piuttosto lungo, è necessario riprendere l’attività dopo un periodo di potenziamento globale di tutto l’arto inferiore e una riatletizzazione completa.
In linea generale, nella stragrande maggioranza dei casi, se l’atleta viene correttamente gestito ed accompagnato nel periodo di trattamento dal Fisioterapista con una buona prognosi.
BIBLIOGRAFIA:
- Orava S. Iliotibial tract friction syndrome in athletes-an uncommon exertion syndrome on the lateral side of the knee. Br J Sports Med. 1978; 12:69–73. doi: 10.1136/bjsm.12.2.69.
- McNicol K, Taunton J, Clement D. Iliotibial tract friction syndrome in athletes. Can J Appl Sport Sci. 1981;6(2):76–80.
- Messier SP, Edwards DG, Martin DF, Lowery RB, Cannon DW, James MK, et al. Etiology of iliotibial band friction syndrome in distance runners. Med Sci Sports Exerc. 1995; 27:951–960. doi: 10.1249/00005768-199507000-00002.
- Fredericson M, Cookingham CL, Chaudhari AM, et al. Hip abductor weakness in distance runners with iliotibial band syndrome. Clin J Sport Med. 2000; 10:169–175. doi: 10.1097/00042752-200007000-00004.
- Taunton J, Ryan M, Clement D, McKenzie D, Lloyd-Smith D, Zumbo B. A retrospective case–control analysis of 2002 running injuries. Br J Sports Med. 2002;36(2):95–101. doi: 10.1136/bjsm.36.2.95.
- Linenger JMCC. Is iliotibial band syndrome overlooked? Phys Sports Med. 1992; 20:98–108.
- Holmes JC, Pruitt AL, Whalen NJ. Iliotibial band syndrome in cyclists. Am J Sports Med. 1993;21(3):419–424. doi: 10.1177/036354659302100316.
- Devan MR, Pescatello LS, Faghri P, Anderson J. A prospective study of overuse knee injuries among female athletes with muscle imbalances and structural abnormalities. J Athl Train. 2004;39(3):263–267.
- Rumball JS, Lebrun CM, DiCiacca SR, Orlando K. Rowing injuries. Sports Med. 2005;35(6):537–555. doi: 10.2165/00007256-200535060-00005.
- Fairclough J, Hayashi K, Toumi H, Lyons K, Bydder G, Phillips N, Best T, Benjamin M. Is iliotibial band syndrome really a friction syndrome? J Sci Med Sport. 2007; 10:74–76. doi: 10.1016/j.jsams.2006.05.017.


